Расшифровка анализов онлайн
Общий анализ крови Общий анализ мочи Биохимический анализ крови Анализ кала (копрограмма) Гормоны щитовидной железы Пероральный глюкозотолерантный тест (ПГТТ) TORCH-инфекцииПренатальный скрининг

|

Скрининг при беременности – это комбинация ультразвукового исследования плода и анализа крови, который помогает определить риск развития у плода определенных врожденных дефектов. Важно понимать разницу между скрининг-тестами и диагностическими тестами. С помощью скрининговых тестов определяется вероятность наличия определенных проблем со здоровьем ребенка, но на основании скрининга не ставится диагноз.
Почему необходимо проходить скрининг на хромосомные аномалии во время беременности?
Многие будущие родители обеспокоены тем, что их ребенок может родиться с синдром Дауна или другими хромосомными аномалиями. Пренатальный скрининг помогает оценить вероятность наличия у ребенка патологий. Полученные результаты могут помочь в принятии решения о необходимости инвазивной диагностики, чтобы узнать наверняка о состоянии ребенка.
С помощью скрининга можно лишь узнать, насколько велика вероятность наличия патологий у ребенка, но только инвазивная диагностика, например, амниоцентез, поможет определить, если ли патология на самом деле. Скрининги не представляют риска для мамы или ребенка, в то время как инвазивная диагностика действительно несет небольшой риск выкидыша.
Что такое хромосомные аномалии?
Хромосомы – это нитевидные структуры в каждой клетке, которые являются носителями генов. У большинства людей в каждой клетке (кроме половых) содержатся 46 хромосом (23 пары). Каждая хромосома совпадает с соответствующей хромосомой от другого родителя, образуя 23 пронумерованных пары. Таким образом, каждая пара состоит из одной хромосомы от матери и одной от отца. Половые клетки (яйцеклетки и сперматозоиды) содержат по 23 хромосомы. Во время оплодотворения яйцеклетка сливается со сперматозоидом и получается полный набор из 46 хромосом.
Биологические ошибки могут возникать на ранних стадиях деления клеток, вызывая отклонения в хромосомах. Например, некоторые дети развиваются с 47 хромосомами: вместо 23 пар, у них 22 пары и одни набор из 3 хромосом. Такая аномалия называется трисомией.
Часто у женщины, забеременевшей ребенком с аномальным количеством хромосом, происходит выкидыш, как правило, на ранних сроках. Но с некоторыми хромосомными аномалиями ребенок может выжить и родиться с проблемами развития и врожденными дефектами, которые могут быть как незначительными, так и тяжелыми. Синдром Дауна, известный также как трисомия 21, происходит, когда ребенок имеет дополнительную (третью) копию 21-ой хромосомы вместо нормальных двух. Синдром Дауна является самой распространенной хромосомной аномалией, с которой рождаются дети.
Другими распространенными хромосомными аномалиями, с которыми могут родиться дети, являются трисомия 18 и трисомия 13. Эти нарушения практически всегда связаны с глубокой умственной отсталостью и другими врожденными пороками развития. Такие дети, если доживают до рождения, то редко живут более чем несколько месяцев. Хотя некоторые из них могут прожить пару лет.
У любых родителей может быть ребенок с аномалиями, но с возрастом матери этот риск увеличивается. Например, шансы родить ребенка с синдромом Дауна увеличиваются примерно от 1 к 1040 в возрасте 25 лет до 1 к 75 в возрасте 40 лет.
Что я могу узнать, сделав скрининг?
Для скрининга используются образцы крови и результаты ультразвуковых исследований, чтобы определить, какая вероятность того, что у ребенка есть хромосомные отклонения, в том числе синдром Дауна или некоторые другие врожденные пороки развития (например, дефекты развития нервной трубки). Это неинвазивный метод (имеется в виду, что в данном случае нет необходимости вставлять иглу в матку), поэтому он не представляет никакой опасности для матери или ребенка.
Результат скрининга не является диагнозом, это лишь оценка вашего индивидуального риска. С помощью скрининга можно выявить около 90% беременностей с хромосомными патологиями. Результаты обследования представляются в виде соотношения, которое отображает вероятность наличия патологии, основанное на результатах анализов, возраста матери и других параметров. Эта информация может помочь решить, необходимо ли прибегнуть к инвазивным методам диагностики (амниоцентез, кордоцентез и т.д.).
С помощью внутриутробной диагностики плода, например, биопсии ворсин хориона, амниоцентеза, можно с более чем 99% уверенностью определить, есть ли у ребенка хромосомные аномалии. Такая диагностика помогает определить несколько сотен генетических заболеваний путем анализа генетической структуры клеток плода или плаценты. Однако, при инвазивной диагностике существует небольшой риск выкидыша.
Хромосомные патологии невозможно «исправить» или вылечить. Если ребенку поставили такой диагноз, можно подготовиться к рождению ребенка с определенными проблемами в развитии или прервать беременность.
Какие плюсы и минусы скрининга?
Преимущество скрининга в том, что он дает информацию о вероятности наличия у ребенка хромосомных патологий, но без риска выкидыша, связанного с инвазивной диагностикой.
Но скрининг имеет и недостатки. Он не всегда помогает выявить все случаи патологий. По результату скрининга у ребенка могут быть низкие риски, а на самом деле патология есть. Это называется ложноотрицательный результат, и применение инвазивной диагностики, которая выявила бы проблему, в большинстве таких случаев даже не будет рассматриваться.
И, наоборот, по результатам скрининга у ребенка может быть высокая вероятность наличия хромосомных аномалий, в то время как ребенок абсолютно здоров (ложноположительный результат). Такой результат может стать причиной проведения не обязательных в данном случае дополнительных обследований и излишнего беспокойства о здоровье ребенка.
Делать или не делать скрининг?
Скрининг не является обязательным обследованием, но его рекомендуется проходить всем женщинам, независимо от возраста и состояния здоровья, так как известно, что около 80% детей с синдромом Дауна рождаются в обычных семьях у женщин до 35 лет.
Дополнительную информацию о скрининге можно получить у своего гинеколога или проконсультироваться с генетиком. Но, в конечном счете, делать скрининг или нет, это личный выбор каждой женщины.
Многие женщины соглашаются на скрининг, а затем на основании результатов принимают решение о необходимости инвазивной диагностики. Некоторые женщины хотят сразу прибегнуть к инвазивной диагностике (они могут быть в группе высокого риска по возникновению хромосомных патологий или других нарушений, которые не выявляются с помощью скрининга, или просто хотят знать как можно больше о состоянии своего ребенка и готовы жить с небольшим риском выкидыша). Другие женщины решают не делать ни скрининг, ни инвазивную диагностику.
Когда необходимо делать скрининг?
В зависимости от программы, которую используют при расчете рисков (ASTRAIA, PRISCA, Life Cyscle и др.), тактика проведения скрининга может немного отличаться.
Скрининг первого триместра состоит из биохимического анализа крови, а также ультразвукового исследования.
Биохимический анализ крови первого триместра (так называемый «двойной тест») определяет уровень двух белков в крови, которые вырабатываются плацентой – свободный бета-ХГЧ и ассоциированный с беременностью протеин плазмы-А (Pregnancy-associated Plasma Protein-A, РАРР-А). Аномальные уровни этих биохимических маркеров являются признаком наличия патологий у плода. Этот анализ необходимо сделать в период с 10-ой до конца 13-ой недели беременности.
Основным показателем во время проведения скринингового УЗИ является толщина воротникового пространства (ТВП, синонимы: воротниковая зона, шейная складка, nuchal translucency (NT)). Воротниковое пространство – это область на задней поверхности шеи ребенка между кожей и мягкими тканями. У детей с хромосомными аномалиями в воротниковом пространстве имеет тенденцию накапливаться больше жидкости, чем у здоровых детей, в результате чего эта область становится больше. Толщина воротникового пространства должна измеряться в период с 11-ой до конца 13-ой недели. Кроме ТВП, на УЗИ также измеряют копчико-теменной размер (КТР), по которому уточняется срок беременности, носовую косточку и другие параметры плода.
УЗИ совместно с биохимическим анализом крови представляют собой комбинированный скрининг I триместра. С помощью этого скрининга выявляется до 90% детей с хромосомными аномалиями. Первый скрининг считается более точным.
Преимуществом скрининга I триместра является возможность узнать о патологиях ребенка на относительно ранней стадии беременности. Если по результатам скрининга получается высокий риск, то еще есть шанс успеть сделать биопсию ворсин хориона, которая выполняется обычно в период с 11 недели до 13 недель и 6 дней, чтобы узнать наверняка, если ли у ребенка хромосомные аномалии, пока срок беременности еще не очень большой.
Скрининг второго триместра желательно делать на 16-18 неделе беременности. Кроме хромосомных аномалий с его помощью выявляются дефекты нервной трубки. Он включает в себя биохимический анализ крови трех (тройной тест) или четырех (четверной тест) показателей (в зависимости от возможностей лаборатории). При тройном тесте определяется уровень хорионического гонадотропина человека (ХГЧ, hCG), альфа-фетопротеина (АФП, AFP), неконьюгированный эстриол (uE3), а при четверном добавляется еще один показатель – ингибин А. Аномальные значения этих веществ в крови свидетельствуют о вероятности того, что плод имеет какие-либо нарушения. Для скрининга II триместра при расчете рисков используются данные УЗИ первого скрининга.
Так как скрининг первого триместра считается более точным и имеет меньше ложноположительных результатов, врачи часто не назначают второй скрининг, так как он менее чувствительный и не повышает шансы на определение патологий у плода. Во втором триместре достаточно сдать анализ крови на один биохимический маркер – АФП, который дает возможность выявить дефекты нервной трубки у плода. Если по результатам первого скрининга у ребенка высокая вероятность наличия хромосомных аномалий, то необходимо пройти инвазивную диагностику, чтоб как можно раньше оценить состояние ребенка, не дожидаясь второго скрининга.
Следующим этапом оценки состояния плода является УЗИ на 20-22 неделе и на 30-32 неделе беременности.
Как понять результаты скрининга?
Результаты скрининга должны быть представлены в виде оценки индивидуального риска. Расчет производится с помощью специальных компьютерных программ (например, PRISCA, ASTRAIA и др.), которые учитывают данные УЗИ, результаты биохимического анализа крови и индивидуальные факторы (возраст, вес, этническая принадлежность, количество плодов и т.д.). В программе ASTRAIA при расчете рисков учитываются дополнительные УЗ параметры, что дает возможность повысить выявляемость патологий.
Интерпретация отдельных биохимических показателей и сравнение их с нормами без расчета рисков не имеет смысла.
В результатах скрининга указываются соотношения, которые отображают шансы ребенка на наличие патологий. Риск 1 к 30 (1:30) означает, что из 30 женщин с таким же результатом, у одной из них родится ребенок с хромосомными аномалиями, а у остальных 29 – здоровые дети. Риск 1 к 4000 означает, что из 4000 женщин с таким же результатом, у одной родится ребенок с патологией, а у 3999 женщин будут здоровые дети. То есть, чем выше второе число, тем меньше риск.
Также в скрининге может быть указано, что результат ниже или выше порога отсечки. В основном тесты используют порог отсечки 1:250. Например, результат 1:4000 будет считаться нормальным, потому что риск меньше, чем 1:250, то есть ниже порога отсечки. А при результате 1:30, риск считается высоким, потому что он выше порога отсечки.
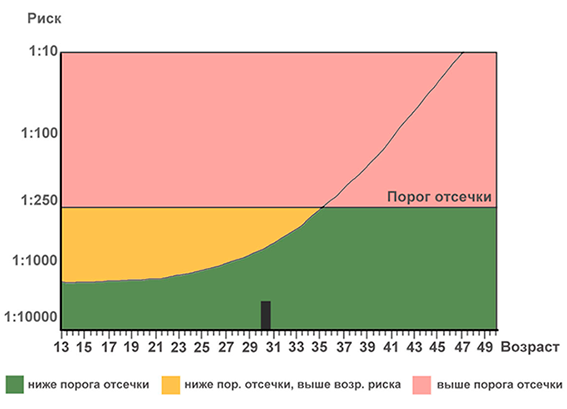
Нормальный результат скрининга не является гарантией того, то ребенок не имеет хромосомных аномалий. По такому результату можно только предположить, что проблемы маловероятны. В свою очередь плохой результат не означает наличие патологий у ребенка, а только то, что патология, скорее всего, есть. На самом деле, большинство детей с плохими результатами скрининга не имеют никаких патологий.
Гинеколог или генетик помогут понять результаты скрининга, а также объяснить необходимость инвазивной диагностики в случае плохого результата. Необходимо взвесить все «за» и «против» и решить, готовы ли вы пойти на инвазивную диагностику, при которой существует небольшой риск выкидыша, чтобы узнать о состоянии вашего ребенка.
И наконец, имейте в виду, что нормальный результат скрининга не гарантирует отсутствие проблем у ребенка. Скрининги разработаны для выявления всего нескольких распространенных хромосомных аномалий и дефектов нервной трубки. Ребенок с нормальным результатом все равно может иметь какие-либо другие генетические проблемы или врожденные дефекты. Кроме того, нормальный результат не гарантирует того, что у ребенка будет нормально функционировать мозг и не исключает такие нарушения, как аутизм.